|
|
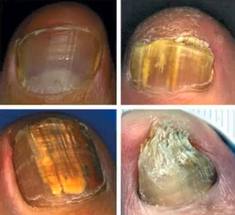
Системные противогрибковые препараты Системных антимикотиков всего 8. Из них при лечении онихомикозов широко применяются гризеофульвин, тербинафин, кетоконазол и итраконазол, а флуконазол в настоящее время внедряется в терапию. Все эти препараты назначают внутрь. Главные критерии, определяющие эффективность системного противогрибкового препарата при онихомикозе: - противогрибковая активность и спектр действия; - фармакокинетика (способность быстро проникать в ногти, накапливаться и задерживаться в них); - безопасность. Не все средства системной терапии удовлетворяют каждому из этих критериев. При их назначении следует принимать во внимание особенности каждого случая онихомикоза, состояние больного, сопутствующие заболевания и их терапию. Ниже приведены основные характеристики каждого препарата. 1. Гризеофульвин Противогрибковый антибиотик гризеофульвин - первый системный препарат для лечения дерматофитных инфекций. Гризеофульвин используется в лечении онихомикозов более 30 лет. Гризеофульвин действует только на дерматофиты, МПК для них находится в пределах 0,1-5 мг/л. Гризеофульвин не полностью всасывается в желудочно-кишечном тракте, всасывание улучшается при приеме с пищей. Для того чтобы улучшить всасывание, были разработаны микронизированные (мелкодисперсные) и ультрамикронизированные формы.
Прием 500 мг гризеофульвина обеспечивает максимальные концентрации 0,5-2,0 мг/л, что не всегда превышает МПК. Лечение онихомикозов обычно проводят гризеофульвином в дозе 1000 мг/сут. В крови гризеофульвин частично связывается с белками плазмы. Метаболизм осуществляется в печени, более трети препарата выводится с калом. Хотя гризеофульвин - липофильное вещество, способное накапливаться в тканях, сродство к кератину у него довольно низкое. Через 48-72 ч после отмены препарата его уже не обнаруживают в роговом слое, поэтому лечение онихомикозов гризеофульвином проводят постоянно, до отрастания здоровой ногтевой пластинки. В целом кинетика гризеофульвина в ногте мало исследована. Гризеофульвин для приема внутрь выпускается в 1аблетках и в форме пероральной суспензии. В 1 мл суспензии содержится 0,1 г гризеофульвина. Таблетки содержат 125 или 500 мг гризеофульвина, в упаковке 25 или 1000 таблеток по 125 мг, 25 или 250 таблеток по 500 мг. Формы с улучшенным всасыванием включают микронизированный гризеофульвин (гризеофульвин-форте), выпускаемый в таблетках по 125, 250 или 500 мг, и ультрамикронизированный гризеофульвин в таблетках по 125 мг. В последние десятилетия наиболее широко применяются микронизированные формы. Дозу гризеофульвина устанавливают в соответствии с возрастом и массой тела пациента. Суточная доза для взрослых микронизированной формы гризеофульвина при онихомикозе составляет от 500 до 1000 мг (в 2-4 приема), но не менее 10 мг/кг. Продолжительность лечения составляет при поражении ногтей на руках около 4-6 мес, на ногах - от 9 до 12, иногда до 18 мес. Для детей с массой тела менее 25 кг суточную дозу назначают из расчета 10 мг/кг (или в 2 приема по 5 мг/кг), детям с массой тела более 25 кг дают 250-500 мг/сут. В целом не рекомендуется назначать гризеофульвин для лечения онихомикозов у детей. При лечении ультрамикронизированным гризеофульвином дозу снижают на треть и даже наполовину. При назначении гризеофульвина с другими препаратами следует учитывать их возможное взаимодействие. арбитураты снижают всасывание гризеофульвина. Гризеофульвин ослабляет действие непрямых антикоагулянтов, снижает концентрации циклоспорина. Следует помнить, что гризеофульвин может значительно ослаблять действие гормональных контрацептивов. Наиболее распространенные побочные эффекты при приеме гризеофульвина - тошнота, иногда рвота, ощущение дискомфорта в эпигастрии, головная боль и головокружение. Кроме того, гризеофульвин обладает фотосенсибилизирующим свойством. К токсическим эффектам относят действие на печень, а также редкие случаи агранулоцитоза. Гризеофульвин не назначают беременным и кормящим матерям. 2. Тербинафин (ламизил) Тербинафин - синтетический препарат из класса аллиламинов, используется в терапии онихомикозов с начала 90-х годов. Средняя МПК тербинафина для дерматофитов не превышает 0,06 мг/л. Кроме того, in vitro тербинафин действует на многие другие плесневые грибы. Эффективность тербинафина при недерматофитных плесневых инфекциях неизвестна. Многие дрожжевые грибы, в частности Candida albicans, устойчивы к тербинафину в МПК до 128 мг/л. Тербинафин хорошо всасывается в желудочно-кишечном тракте, прием пищи не влияет на всасывание. Пиковые концентрации в плазме составляют при дозах 250 и 500 мг около 0,9 и 1,7-2 мг/л соответственно. Это намного превышает МПК для чувствительных грибов. Концентрации прямо зависят от дозы и повышаются при ее повышении и при повторном назначении препарата. В крови тербинафин связывается с белками всех фракций плазмы и с форменными элементами. Тербинафин метаболизируется в печени. Известно 15 его метаболитов, все они неактивны. С мочой выводится около 80% препарата. Недостаточность функции печени или почек замедляет выведение. На дистальных краях ногтей тербинафин появляется в среднем на 8-й неделе от начала лечения. Тербинафин проникает в ногтевую пластинку преимущественно через матрикс, но также и через ногтевое ложе. После отмены лечения тербинафин в эффективных концентрациях задерживается в ногтях на 4-6 нед. Тербинафина гидрохлорид для приема внутрь выпускается в таблетках по 125 и 250 мг, в упаковке 14 или 28 таблеток. При лечении онихомикозов, вызванных дерматофитами, тербинафин применяют в дозе 250 мг/сут. В последние годы тербинафин назначают короткими курсами: при инфекциях ногтей на руках на срок 6 нед (1,5 мес), при инфекциях ногтей на ногах на срок 12 нед (3 мес). Изучена эффективность тербинафина в дозе 500 мг в день в течение 3 мес при кандидозе ногтей. Возможна пульс-терапия тербинафином в дозе 500 мг/сут однонедельными курсами в течение 3-4 мес. Дозы для детей составляют при массе тела до 20 кг 62,25 мг (половина таблетки 125 мг), до 40 кг - 125 мг, детям с массой тела более 40 кг дают полную дозу. Опыт лечения детей тербинафином ограничен. При назначении тербинафина следует учитывать его возможное взаимодействие с препаратами, метаболизируемыми печенью. Рифампицин снижает, а циметидин и терфенадин увеличивают концентрации тербинафина. Наиболее распространенные побочные эффекты при лечении тербинафином включают тошноту, ощущение переполнения или боль в животе, иногда снижение аппетита. Описаны потеря или изменение вкуса во время лечения. Помимо диспепсических явлений, при лечении тербинафином может развиться крапивница. Токсические эффекты - гепатотоксичность, агранулоцитоз, повреждения органа зрения и некоторые другие встречаются очень редко. Не следует назначать тербинафин лицам с заболеваниями печени. При почечной недостаточности следует снизить дозу тербинафина наполовину при клиренсе креатинина, превышающем 50 мл/мин. Тербинафин не назначают беременным и кормящим матерям. 3. Кетоконазол (низорал, ороназол) Этот синтетический препарат из класса азолов стали применять в лечении микозов с конца 70-х годов. Кетоконазол обладает широким спектром действия. Средняя МПК для дерматофитов составляет около 0,1-0,2 мг/л, для Candida albicans - около 0,5 мг/л. Многие плесневые грибы - возбудители недерматофитного онихомикоза устойчивы к кетоконазолу. Кетоконазол не полностью всасывается в желудочно-кишечном тракте. Всасывание хуже при сниженной кислотности и улучшается при приеме с пищей. Прием 200 мг кетоконазола приводит к созданию пиковой концентрации в плазме около 3 мг/л, прием 400 мг - 5-6 мг/л. Эти концентрации превышают МПК для чувствительных возбудителей. В крови кетоконазол почти полностью связывается с белками плазмы, интенсивно метаболизируется в печени. Метаболиты неактивны, большая часть их выводится с калом. Кетоконазол обладает высоким сродством к кератину. В ногти препарат попадает через матрикс и ногтевое ложе, его можно обнаружить на 11-й день от начала лечения. Хотя кетоконазол, по-видимому, задерживается в ногте на некоторое время после прекращения лечения, кинетика препарата в ногте исследована недостаточно. Кетоконазол для приема внутрь выпускается в таблетках по 200 мг, в упаковке 10, 20 или 30 таблеток. При онихомикозах кетоконазол назначают в дозе 200 мг/сут. Препарат лучше принимать во время еды. Лечение занимает 4-6 мес при онихомикозах кистей и 8-12 мес при онихомикозах стоп. Детям с массой тела от 15 до 30 кг кетоконазол назначают по 100 мг (полтаблетки). Детям с большей массой тела дают полную дозу. В целом не следует применять кетоконазол для лечения онихомикозов у детей. При назначении кетоконазола необходимо учитывать его возможное взаимодействие со многими препаратами. Антациды и средства, снижающие желудочную секрецию, препятствуют всасыванию кетоконазола. Кетоконазол увеличивает период полужизни антигистаминных средств терфенадина, астемизола, а также цизаприда; совместное использование этих препаратов может привести к развитию аритмии. Кетоконазол увеличивает период полужизни мидазолама, триазолама, циклоспорина и потенцирует эффект непрямых антикоагулянтов. Концентрации кетоконазола снижаются при его назначении с рифампицином и изониазидом, изменяются при использовании с фенитоином. Распространенные побочные эффекты кетоконазола включают тошноту, реже рвоту, снижение аппетита. Принимая препарат во время еды или на ночь, можно избежать этих явлений. Основной токсический эффект кетоконазола состоит в его действии на печень. Повышение концентрации печеночных трансаминаз в ходе лечения наблюдают у 5-10% больных, принимающих кетоконазол. Если эти явления становятся постоянными или усиливаются, препарат надо отменить. Тяжелые повреждения печени встречаются редко, но при длительном лечении онихомикоза их вероятность увеличивается. Влияние кетоконазола на метаболизм стероидов в организме человека может обусловить изменения уровней холестерина и стероидных гормонов в крови, но клинически эти изменения никак не проявляются. Не следует назначать кетоконазол беременным и кормящим матерям. 4. Итраконазол (орунгал) Этот синтетический препарат из класса азолов стали использовать в лечении онихомикозов с начала 90-х годов. Спектр действия итраконазола самый широкий среди всех противогрибковых средств для приема внутрь. Итраконазол действует на дерматофиты (со средней МПК около 0,1 мг/л), разные виды Candida (с МПК в пределах 0,1-1 мг/л) и многие плесневые грибы, встречающиеся при онихомикозах. Итраконазол не полностью всасывается в желудочно-кишечном тракте. Всасывание препарата хуже при низкой кислотности, но существенно улучшается при приеме с пищей. После приема 100 мг препарата максимальные концентрации в плазме составляют 0,1-0,2 мг/л, повышаясь до 1 мг/л при приеме 200 мг и до 2 мг/л при приеме 400 мг. Это превышает МПК для большинства грибов-возбудителей. В крови Итраконазол почти полностью связывается с белками плазмы, интенсивно метаболизируется в печени. Основным метаболитом является гидроксиИтраконазол, по активности не уступающий итраконазолу. Большая часть метаболитов выводится с калом. Кератофильность итраконазола обеспечивает его высокие концентрации в коже и ногтях, в 4 раза превышающие плазменные. На дистальных концах ногтевых пластинок итраконазол можно обнаружить уже через 1 нед лечения. В ногтевую пластинку итраконазол проникает как через матрикс, так и сразу через ногтевое ложе. В матриксе препарат накапливается и выводится только при отрастании новой ногтевой пластинки, поэтому эффективная концентрация препарата после его отмены поддерживается в ногтях на руках в течение еще 3 мес, а на ногах - в течение 6-9 мес при 3-месячном курсе лечения. Итраконазол для приема внутрь выпускается в капсулах, содержащих 100 мг препарата, в упаковке 4 или 15 капсул. Возможно лечение онихомикозов короткими курсами по 200 мг итраконазола каждый день в течение 3 мес. В последние годы большее признание получила методика пульс-терапии, когда итраконазол назначают по 400 мг/сут (на 2 приема) в течение 1 нед. При лечении инфекций на руках назначают 2 курса пульс-терапии по однонедельному курсу каждый месяц. При лечении инфекций на ногах назначают 3 или 4 курса в зависимости от формы и тяжести поражения. Принимать итраконазол следует во время еды, на 1 прием не более 200 мг (2 капсулы). Поскольку опыт применения итраконазола в педиатрии ограничен, рекомендации по дозировке препарата у детей не выработаны. При назначении итраконазола учитывают риск взаимодействия с другими препаратами. Антациды и средства, снижающие секрецию желудка, препятствуют всасыванию итраконазола. Не следует назначать итраконазол вместе с астемизолом, терфенадином или цизапридом из-за возможности развития аритмии. Итраконазол также увеличивает период полужизни мидазолама и триазолама, дигоксина, циклоспорина, потенцирует действие непрямых антикоагулянтов. Рифампицин и фенитоин снижают концентрации итраконазола. Наиболее распространенные побочные эффекты - тошнота, дискомфорт в эпигастрии и боли в животе, запоры. У незначительной части больных отмечается преходящее повышение концентрации печеночных трансаминаз. Если она не снижается или появляются симптомы гепатита, то лечение прекращают. Итраконазол лучше не назначать пациентам с заболеваниями печени. В указанных дозах итраконазол не оказывает никакого влияния на метаболизм стероидных гормонов. Беременным и кормящим матерям лечение онихомикозов итраконазолом не проводится. 5. Флуконазол (дифлюкан) Флуконазол - препарат из класса азолов, был получен в 1982 г. При онихомикозах его стали использовать в последние годы. Спектр действия у флуконазола широкий. МПК для дерматофитов составляет до 1 мг/л, для Candida albicans - 0,25 мг/л. Активность флуконазола в отношении разных плесневых грибов, по-видимому, меньше, чем в отношении дрожжевых. Флуконазол почти полностью всасывается в желудочно-кишечном тракте. При приеме внутрь 50 мг препарата максимальная концентрация в плазме составляет около 1 мг/л, при повторном назначении она достигает 2-3 мг/л. Это превышает МПК для многих чувствительных грибов. В плазме крови с белками связывается не более 12% препарата, основное количество находится в свободной форме. Флуконазол весьма слабо метаболизируется печенью, выводится почками преимущественно в неизмененном виде. Выведение препарата зависит от скорости клубочковой фильтрации. В коже и ногтях создаются высокие концентрации флуконазола. Гидрофильность флуконазола, находящегося в свободной форме, позволяет ему быстро проникать в ногтевую пластинку через ложе ногтя. В ногтевой пластинке флуконазол можно обнаружить уже спустя несколько часов после приема. Флуконазол обладает некоторой кератинофильностью и выводится из рогового слоя медленнее, чем из плазмы. Для приема внутрь препарат выпускается в виде покрытых желатиновой оболочкой капсул по 50, 100, 150 или 200 мг, в упаковке 1, 7 или 10 капсул. В лечении онихомикозов флуконазол применяют по схеме пульс-терапии, назначая 150 мг (однократно) в неделю. Продолжительность такой терапии зависит от формы и локализации онихомикоза: около 6 мес при поражении ногтей на руках, до 12 мес - на ногах. За рубежом используется схема пульс-терапии с назначением 300 мг в неделю (2 капсулы по 150 мг) в течение 9 мес. Дозы для детей не должны превышать 3-5 мг/кг в неделю. Следует принимать в расчет возможное взаимодействие флуконазола с другими препаратами. Не следует назначать флуконазол одновременно с цизапридом. Флуконазол увеличивает период полувыведения гипогликемических средств - глибенкламида, хлорпропамида, толбутамида, потенцирует действие непрямых антикоагулянтов, увеличивает концентрации фенитоина и циклоспорина. Рифампицин снижает концентрации флуконазола. При назначении флуконазола длительными курсами в больших дозах учитывают состояние функции почек. Побочные эффекты включают тошноту и ощущение дискомфорта в животе. Лечение онихомикоза небольшими дозами флуконазола 1 раз в неделю обычно не сопровождается никакими побочными и токсическими явлениями.
Причины неудач системной терапии онихомикозов и способы их предотвращения
Причины неудачного лечения | Способы их предотвращения | | Неправильный подход к терапии | 1. Спектр действия препарата не соответствует этиологии онихомикоза или этиология неизвестна 2. Доза препарата неадекватна поражению ногтя, излечения/ улучшения не происходит 3. Монотерапии системными препаратами недостаточно | Не начинать лечение, не дождавшись ответа лаборатории Назначить соответствующий препарат или препарат с максимально широким спектром Увеличить продолжительность лечения При интермиттирующей терапии или пульс-терапии увеличить число пульсов или перейти на стандартные и укороченные схемы лечения тем же препаратом Применить местные противогрибковые препараты и вспомогательные средства Удалить пораженные части ногтя | Проблемы фармакокинетики | 4. Препарат плохо всасывается 5. Препарат плохо распределяется в организме или быстро выводится 6. Препарат не достигает ногтей | Соблюдать схему приема, указанную в описании препарат Если возможно, принимать дозу по частям Принимать препарат во время еды Исключить одновременный прием других препаратов Не назначать системную терапию онихомикозов пациентам с тяжелыми расстройствами обмена, болезнями печени, опухолями, беременным, старикам Исключить одновременный прием других препаратов (зная возможные взаимодействия) Исключить болезни сосудов конечностей Применить препараты, улучшающие кровообращение, или физиотерапию | | Побочное действие | 7. Диспепсические и другие побочные эффекты затрудняют прием препарата больным 8. Тяжелые токсические эффекты, анафилактические реакции | См. п. 4 Принимать препарат на ночь Применить схемы прерывистой терапии и пульс-терапии Изучить анамнез пациента (лекарственная аллергия, болезни печени) См. п. 5 Применить схемы прерывистой терапии и пульс-терапии Регулярно проводить клинико-лабораторное обследование | | Комплаентность | 9. Пациент не соблюдает режим приема препарата | Применить схемы прерывистой терапии и пульс-терапии Объяснить пациенту важность соблюдения режима Периодически проверять, как пациент соблюдает предписанную схему |
| В начало
|
|

