Инфекции,
вызванные микобактериями
Проказа
Проказа — хроническое инфекционное заболевание, вызванное Mycobacterium leprae.
Как правило, оно начинается в детском или юношеском возрасте. При любой форме
проказы поражаются главным образом кожа, слизистые верхних дыхательных путей и
периферические нервы. В тканях формируются гранулемы. Клинические проявления,
форма заболевания (туберкулоидная или лепроматозная), течение и прогноз
определяются состоянием клеточного иммунитета.
Синонимы: lepra, болезнь Гансена, лепра.
Классификация
Классификация основана на клинических, иммунологических и
бактериологических данных.
Туберкулоидная проказа
Ограниченное поражение кожи и периферических нервов. В
материале, полученном при биопсии кожи, — немногочисленные возбудители.
Лепроматозная проказа
Генерализованное поражение кожи, слизистых верхних
дыхательных путей, ретикуло-эндотелиальной системы, надпочечников и яичек. В
материале, полученном при биопсии кожи, находят множество возбудителей.
Пограничная проказа
Сочетает признаки туберкулоидной и ле-проматозной проказы.
Высыпания полиморфные: пятна, бляшки; в очагах поражения обычно находят
множество возбудителей. Может перейти в туберкулоидную или лепроматозную форму.
Неопределенная, погранично-туберкулоид-ная и
погранично-лепроматозная проказа См. «Патогенез».
Эпидемиология и этиология
Этиология
Палочка лепры — Mycobacterium leprae — прямая или слегка искривленная
кислотоустойчивая палочка длиной 3 мкм и толщиной 0,5 мкм. Не растет на
питательных средах и в культуре клеток.
Резервуар
Основной резервуар Mycobacterium leprae — человек. Кроме него — некоторые
дикие животные: броненосцы, мангобеи (род мартышкообразных обезьян) и,
по-видимому, шимпанзе. Болеет проказой только чело- век. Броненосцев используют
для культивирования возбудителя, у них развиваются лепрозные гранулемы (лепромы).
Заражение
Пути передачи инфекции изучены явно недостаточно. В большей
части случаев проказой заражаются от больного человека. Больные лепроматозной,
погранично-лепрома-тозной и пограничной проказой ежедневно выделяют миллионы
бактерий при кашле, чихании и разговоре. Заражение происходит через слизистую
верхних дыхательных путей, поврежденную кожу (укусы, царапины, небольшие раны,
татуировки) и, возможно, при употреблении инфицированной пищи и воды.
Частота
В мире приблизительно 12 млн больных проказой. Из них около
5,5 млн нуждаются в антимикробной терапии или получают ее; 2—3 млн больных —
инвалиды. Заболевание широко распространено в 53 странах; только в Индии им
страдают около 4 млн человек.
География
Проказа чаще всего встречается в районах с жарким и влажным
климатом (Юго-Восточная Азия, Африка, Южная и Центральная Америка).
Заболеваемость возрастает в жаркое и дождливое время года. В США относительно
высокая заболеваемость проказой наблюдается в Техасе, южной части Луизианы, на
Гавайских островах и в Калифорнии. Во Флориде и Нью-Йорке проказа встречается
среди иммигрантов. В континентальной части США насчитывается около 2500 больных
проказой.
Возраст
Чаще всего проказой заражаются в возрасте 10—20 лет. Больше
всего больных среди людей 30—50 лет.
Пол
Мужчины болеют чаще.
Раса
Негры более предрасположены к проказе, чем белые, однако
заболевание у них протекает легче. Негры чаще болеют туберкуло-идной формой
проказы, тогда как белые — лепроматозной.
Факторы риска
(1) Проживание в
эндемическом районе;
(2) близкий родственник, больной проказой; (3) нищета
(возможно, играет определенную роль истощение); (4) контакт с инфицированными
броненосцами.
Патогенез
Проявления проказы целиком зависят от состояния
специфического клеточного иммунитета. Mycobacterium leprae размножаются
в периферических нервах. Кроме того, их находят во многих органах, где они
длительное время сохраняются в эндотелиаль-ных клетках и фагоцитах.
Носительство проказы широко распространено в эндемических
районах. Заболевают лишь 10—20% инфицированных, что объясняется слабостью
клеточного иммунитета. Клинические проявления проказы представлены
гранулематозным воспалением и реактивными состояниями. В зависимости от
характера гранулематозного воспаления различают: (1) туберкулоидную проказу,
(2) лепроматозную проказу, (3) пограничную проказу и две промежуточные формы:
(4) погранично-лепроматозную и (5) по-гранично-туберкулоидную. Выраженность
специфического клеточного иммунитета убывает (а тяжесть заболевания нарастает)
в ряду: туберкулоидная —> погранично-ту-беркулоидная -> пограничная
-»погранич-но-лепроматозная —> лепроматозная проказа. Реактивные
состояния отмечаются более чем у половины больных.
Реактивные состояния
При изменении иммунологической реактивности организма
возникают реактивные состояния — внезапное изменение хода болезни.
Нисходящая и восходящая реакции трансформации (реактивные
состояния I типа). Возникают у больных погранично-лепроматозной и
по-гранично-туберкулоидной проказой и характеризуются воспалением существующих
очагов инфекции. Нисходящая реакция трансформации — переход заболевания в сторону
лепроматозной проказы — бывает у нелеченных больных. Восходящая реакция
трансформации — переход в сторону туберкулоидной проказы — возникает на фоне
лечения. Клинически нисходящие и восходящие реакции трансформации неразличимы.
И те, и другие могут сопровождаться субфебрильной температурой, новыми
пятнисто-папулезными высыпаниями и усиле^ нием полиневрита (это состояние
известно как «воспламенение»). Лепрозная узловатая эритема (реактивные
состояния II типа). Возникает у половины больных лепроматозной проказой,
как правило, в первые 2 года после начала лечения. На коже появляются
множественные воспаленные подкожные узлы. Реакция Лусио. Известна как лепра
Святого Лазаря. Встречается только у больных диффузной лепроматозной проказой.
На ногах образуются обширные поверхностные язвы неправильной формы. Одни
исследователи считают реакцию Лусио вариантом лепроз-ной узловатой эритемы;
другие — результатом артериита, приводящего к окклюзии сосудов. Язвы заживают
медленно, покрываются струпьями, рецидивируют. Обширное изъязвление часто
осложняется вторичными бактериальными инфекциями и сепсисом.
Анамнез
Начало
Болезнь начинается незаметно, исподволь. Первыми поражаются
периферические нервы, при этом появляются постоянные или рецидивирующие
парестезии и онемение. На этой стадии бывают кратковременные пятнистые
высыпания.
Жалобы
Поражение периферических нервов ведет к мышечной слабости,
атрофии мышц, невралгии, контрактурам кистей и стоп.
Нисходящая и восходящая реакции трансформации: острая или
постепенно нарастающая боль по ходу пораженных нервов и нарушение их функции.
Физикальное исследование
Туберкулоидная проказа Элементы сыпи. Гипопигментированные
пятна с четкими границами и приподнятыми краями (рис. 24-21). Болевой
чувствительности в пределах пятен нет. Диаметр — от нескольких миллиметров до
десятков сан- тиметров (пятно может покрывать все туловище).
Цвет. Красные или лиловые края; светлый
(гипопигментированный) центр. Границы. Четкие, приподнятые. Форма. Часто —
кольцевидная. Локализация. Любая, включая лицо. Поражение периферических
нервов. По краям пятен нередко пальпируются утолщенные нервы. Утолщение крупных
периферических нервов (например, локтевого).
Лепроматозная проказа
Элементы сыпи. Небольшие гиперемические или
гипопигментированные пятна. Болевой чувствительности в пределах пятен нет.
Позже — папулы, бляшки (рис. 24-22), узлы (ле-промы), утолщение кожи (диффузная
инфильтрация), выпадение волос (бровей, ресниц). «Львиное лицо»: искажение черт
лица и нарушения мимики из-за утолщения кожи, узлов и бляшек.
Цвет. Не изменен, красный, желтовато-бурый (ржавый).
Локализация. Лицо, мочки ушей, кисти, предплечья, ягодицы,
реже — туловище и ноги. Характерна билатеральная симметрия высыпаний.
Слизистые. Язык: узлы, бляшки, борозды.
Пограничная проказа
Сочетает в себе черты лепроматозной и ту-беркулоидной
проказы. Наряду с пятнами находят папулы и бляшки. В пределах очагов поражения
снижены болевая чувствительность и потоотделение.
Реактивные состояния Нисходящая и восходящая реакции
трансформации. Острое воспаление существующих очагов с отеком и болью. Возможно
изъязвление. Отеки сильнее всего выражены на лице, кистях и стопах.
Лепрозная узловатая эритема. Болезненные подкожные или
внутрикожные узлы красного цвета. Могут нагнаиваться и изъязвляться. Возникают
обычно на лице и разги-бательной поверхности конечностей. Реакция Лусио. Бляшки
красного цвета и неправильной формы. Иногда самостоятельно исчезают, но чаще
подвергаются некрозу и изъязвляются.
Другие органы
Глаза. При лепроматозной проказе возбудители проникают в
переднюю камеру глаза, приводя к развитию глаукомы и катаракты. Из-за
неправильного роста ресниц (трихи- аз), сенсорной нейропатии, вторичных
инфекций и неполного смыкания век (лагоф-тальм) страдает роговица — развивается
ле-прозный кератит. Лепрозная узловатая эритема иногда сочетается с
иридоциклитом. Яички. При лепроматозной проказе бывает орхит. Последствия — гипогонадизм,
атрофия яичек.
Дифференциальный диагноз
Туберкулоидная проказа Эпидермомикозы (дерматофития
туловища), белый лишай, отрубевидный лишай, себорейный дерматит, витилиго,
ограниченная склеродермия, фрамбезия, онхоцеркоз, алиментарные дисхромии. Лепроматозная
проказа
Кольцевидная гранулема; саркоидоз; туберкулез кожи;
инфекции, вызванные атипичными микобактериями; гранулематоз Веге-нера; кожный
лейшманоид (позднее проявление висцерального лейшманиоза); ней-рофиброматоз;
липоидный некробиоз; саркома Капоши. Пограничная проказа
Третичный сифилис, красная волчанка, кожный лейшманиоз,
грибовидный микоз, кольцевидные эритемы (центробежная, ревматическая, эритема
Гаммела). Периферическая нейропатия Болезнь Шарко—Мари—Туса (наследственная
невральная амиотрофия), болезнь Де-жерина—Сота (семейная гипертрофическая
нейропатия), AL-амилоидоз,
сирингомие-лия, нейросифилис (спинная сухотка), наследственная ретикулярная
сенсорная нейропатия, врожденная нечувствительность к боли, периферические
нейропатии. Множество кислотоустойчивых палочек в биоп-тате кожи или другой
ткани Инфекции, вызванные Mycobacterium avi-um-intracellulare, на фоне ВИЧ-инфекции.
Дополнительные исследования
Соскоб из очага поражения
После неглубокого надреза кожи делают соскоб и окрашивают
мазок по Цилю—Нильсену. Желательно сделать соскобы с обеих мочек ушей и из двух
других очагов поражения. Затем определяют бактериальный индекс (табл. 24-Г).
При туберкулоидной, погранично-тубер-кулоидной и
неопределенной проказе бактерии в мазках могут отсутствовать. Другие причины
отрицательных результатов — про-
Рисунок 24-21. Туберкулоидная проказа. Гипопигментированные,
слегка шелушащиеся пятна и бляшки с четкими границами. Болевая чувствительность
в пределах пятен отсутствует тиволепрозная терапия, неопытность
врача-лаборанта.
Мазок или соскоб со слизистой носа
В настоящее время не применяют.
Посев
Mycobacterium leprae не растет на питательных средах и в культуре клеток, поэтому
посев лишь исключает суперинфекцию. Mycobacterium leprae культивируют,
заражая мышей в мякоть подушечек лапок.
Полимеразная цепная реакция
Идентификация ДНК Mycobacterium leprae —
чувствительный метод, который годится для диагностики любой формы проказы (в
том числе неопределенной) и для оценки эффективности лечения.
Патоморфология кожи Туберкулоидная проказа: гранулемы из
эпи-телиоидных клеток вокруг кожных нервов. Кислотоустойчивые палочки
малочисленны или отсутствуют. Лепроматозная проказа: массивный клеточный
инфильтрат, отделенный от эпидермиса узкой прослойкой коллагена. Придатки кожи
разрушены. Макрофаги содержат Mycobacterium leprae и имеют «пенистую» (вакуолизированную) цитоплазму. Такие
макрофаги называют клетками Вирхова, или лепрозными клетками.
Диагноз
Диагноз проказы ставят, если налицо хотя бы один из
следующих признаков: характерные очаги поражения со сниженной или отсутствующей
чувствительностью, утолщение периферических нервов, присутствие Mycobacterium leprae в коже или в других тканях.
Течение и прогноз
Труднее всего лечить неврологические осложнения проказы —
контрактуры и трофические изменения кистей и стоп. В лечении должны участвовать
ортопед, хирург, офтальмолог, невропатолог, физиотерапевт и специалист по
реабилитации. В запущенных случаях развивается АА-амилоидоз и почечная
недостаточность. Нисходящая и восходящая реакции трансформации продолжаются 2—4
мес при погранично-тубер-кулоидной проказе и более 9 мес при
погра-нично-лепроматозной проказе. Лепрозная узловатая эритема возникает в
первые два года лечения у 50% больных лепроматозной и у 25% больных погранично-лепроматоз-ной
проказой. Она часто сочетается с ири-доциклитом, дактилитом, артритом,
невритом, лимфаденитом, миозитом, орхитом. Реакция Лусио — последствие васкулита,
окклюзии артерий и инфаркта кожи.
Лечение
Принципы лечения проказы: уничтожение микобактерий;
профилактика и лечение реактивных состояний; профилактика и лечение
неврологических осложнений; обучение больного (правила поведения в отсутствие
чувствительности); социальная адаптация.
Противолепрозные средства
Широко распространенные, общедоступные противолепрозные
средства — дапсон и ри-фампицин. Через Национальный Центр изучения проказы в
Карвилле, штат Луизиана, можно получить клофазимин и талидомид. Схемы лечения —
см. с. 671.
Лечение реактивных состояний Нисходящая и восходящая реакции
трансформации
• Преднизон, 40—60
мг/сут внутрь. Дозу постепенно снижают в течение 2—3 мес. Показания к назначению
преднизона: неврит, угроза изъязвления, косметический дефект (поражение лица).
Лепрозная узловатая эритема
• Преднизон, 40—60
мг/сут внутрь, дозу быстро снижают.
• Талидомид, 100—300
мг внутрь на ночь, — при рецидивирующей лепрозной узловатой эритеме.
Реакция Лусио
• Преднизон, 40—60
мг/сут внутрь, дозу быстро снижают. К сожалению, и преднизон, и талидомид
малоэффективны.
Антибиотики
Назначают при вторичном инфицировании язв. Препарат выбирают
с учетом чувствительности возбудителя. Без лечения инфекция распространяется
вглубь, возможен остеомиелит.
Ортопедическое лечение
При поражении периферических нервов для профилактики
контрактур шинируют конечности. Тщательный уход за кожей стоп позволяет
предотвратить нейротрофические язвы.
Рисунок 24-22. Пограничная проказа. Вокруг левого
глаза кожа утолщена и имеет более темный цвет. Сначала был поставлен ошибочный
диагноз — рожа, но лечение антибиотиками не дало результата
Противолепрозные средства: схемы лечения (дозы указаны для
взрослых)
Туберкулез кожи
Проявления туберкулеза кожи весьма разнообразны и зависят от
состояния иммунитета и пути проникновения микобактерий в кожу.
Классификация
Экзогенное заражение
• Первичный
туберкулез кожи (туберкулезный шанкр): развивается в месте внедрения
возбудителя в кожу у невакциниро-ванных и не болевших туберкулезом людей.
• Бородавчатый
туберкулез кожи: развивается в месте внедрения возбудителя в кожу у людей,
переболевших или болеющих туберкулезом.
Эндогенное распространение инфекции
• Туберкулезная
волчанка (люпоидный туберкулез).
• Скрофулодерма (вторичная
скрофулодерма).
• Колликвативный
туберкулез кожи (первичная скрофулодерма).
• Милиарный
туберкулез кожи.
• Язвенный
туберкулез кожи и слизистых (туберкулез Яриша—Киари).
Поствакцинальный туберкулез (осложнение вакцинации БЦЖ)
Эпидемиология и этиология
Возраст
Милиарный туберкулез чаще развивается у взрослых на фоне
иммунодефицита и у грудных детей; первичный туберкулез кожи — у грудных детей;
скрофулодерма — у подростков и пожилых людей; туберкулезная волчанка — в любом
возрасте.
Пол
Туберкулезная волчанка чаще встречается у женщин;
бородавчатый туберкулез — у мужчин.
Раса
У негров заболевание в целом протекает тяжелее, чем у белых.
Группы риска
Мясники и фермеры, разделывающие туши животных (возбудитель
— Mycobacterium bo-vis). Бородавчатый туберкулез
раньше нередко встречался у врачей, студентов-медиков и патологоанатомов
(трупная бородавка).
Этиология
Туберкулезная палочка — Mycobacterium tuberculosis, Mycobacterium bovis, иногда — бацилла Кальметта—Герена
(БЦЖ).
Частота
Заболеваемость туберкулезом кожи зависит от эпидемической
ситуации по туберкулезу легких. В США она ниже, чем в Европе. В последние годы
заболеваемость туберкулезом кожи возрастает в связи с распространением СПИДа. В
Европе чаще встречаются туберкулезная волчанка и скрофулодерма; в тропическом
климате — бородавчатый туберкулез кожи и туберкулезная волчанка; в развивающихся
странах — бородавчатый туберкулез кожи.
Заражение
Экзогенное заражение, аутоинокуляция, эндогенное
распространение инфекции. К туберкулезу предрасполагают нищета, скученность и
ВИЧ-инфекция. Клинические проявления зависят от пути проникновения микобактерий
в кожу и состояния иммунитета. При экзогенном заражении у неиммунных больных
развивается первичный туберкулез кожи, а у иммунных — бородавчатый. Пути
эндогенного распространения инфекции различны: контактный путь (при
туберкулезном лимфадените, туберкулезе костей и суставов) приводит к
скрофулодерме, лимфогенный — к туберкулезной волчанке, гематогенный — к
милиарному туберкулезу кожи, туберкулезной волчанке, колликва-тивному
туберкулезу.
ВИЧ-инфекция
Туберкулез — самая частая оппортунистическая инфекция у
ВИЧ-инфицированных. Заболеваемость туберкулезом кожи среди них высока, особенно
в развивающихся странах. Из-за устойчивости возбудителей ко многим
лекарственным средствам лечение затруднено.
Физикальное исследование
Первичный туберкулез кожи Элементы сыпи. Ворота инфекции —
поврежденная кожа. Через 2—4 нед после заражения на месте ранки образуется
папула, которая постепенно превращается в неглубокую безболезненную язву
диаметром до 5 см (туберкулезный шанкр, рис. 24-23). Дно язвы зернистое из-за
множественных микроабсцессов либо покрыто толстой коркой. Края язвы мягкие,
подрытые. Старые язвы
Рисунок 24-23. Первичный туберкулез кожи. Большая
язва на правом бедре в месте внедрения Mycobacterium tuberculosis, паховые лимфоузлы
увеличены. Проба Манту (левое предплечье) оказалась положительной
Рисунок 24-24. Бородавчатый туберкулез кожи. У
больного, ранее перенесшего туберкулез легких, в месте внедрения Mycobacterium tuberculosis в кожу образовалась бляшка, покрытая корками и роговыми
массами. Подмышечные лимфоузлы не увеличены заполняются корками и становятся
твердыми. Если возбудитель проникает в подкожную клетчатку, возникает подкожный
узел (абсцесс), в слизистую рта — язва на деснах или на небе. Через 3—8 нед
развивается регионарный лимфаденит (рис. 24-23). Цвет. Края язвы синюшные.
Локализация. Обычно — открытые участки тела, подверженные травмам. Слизистая
рта — при употреблении сырого молока, содержащего Mycobacterium bovis. Половой член у детей —
заражение во время обрезания.
Бородавчатый туберкулез кожи
Элементы сыпи. Сначала — папула (бугорок), окруженная
лиловым венчиком. Затем она разрастается в плотную бородавчатую бляшку (рис.
24-24). Бляшка покрывается роговыми наслоениями, трещинами и бороздами, из
которых при надавливании выделяются гной и роговые массы. Очертания неправильные.
Бляшка, как правило, одна, но бывает и несколько. Лимфоузлы не увеличены.
Цвет. Красно-коричневый, фиолетовый. Локализация. Обычно —
тыльная и локтевая поверхности кисти, пальцы рук. У детей — голени и колени.
Туберкулезная волчанка
Элементы сыпи. Сначала — плоская мягкая папула с нечеткими
границами, которая постепенно превращается в бляшку с неровными четкими
контурами — люпому (см. рис. 24-25). Люпома имеет мягкую консистенцию,
при надавливании зонд как бы проваливается внутрь, разрывая эпидермис. Поверхность
гладкая или слегка шелушащаяся, реже ороговевающая. При гипертрофической форме
волчанки образуются мягкие опухолевидные узлы; при язвенной — глубокие
изъязвления причудливой формы с приподнятыми мягкими коричневатыми краями.
Иногда процесс распространяется на хрящевую ткань и приводит к деформации носа
и ушей. Костная ткань не поражается. После заживления остаются атрофи-ческие
рубцы, внутри которых вновь появляются люпомы.
Цвет. Красно-коричневый. При диаскопии цвет меняется на
желтовато-бурый (симптом яблочного желе).
Локализация. Очаг поражения обычно один, но бывает и
несколько. Излюбленная локализация: голова и шея, особенно нос, уши и
волосистая часть головы. Редко — тулови- ще и конечности. После тяжелых
вирусных инфекций (корь) иногда развивается диссе-минированная туберкулезная
волчанка (lupus vulgaris postexanthematicus).
Скрофулодерма
Элементы сыпи. Сначала — плотный подвижный узел,
расположенный глубоко в подкожной клетчатке. Узел постепенно увеличивается в
размерах, срастается с окружающими тканями, разрыхляется и разжижается. Затем
он вскрывается с образованием язвы или свища (рис. 24-26). Из образовавшегося
отверстия выделяются гной и казе-озные массы. Очертания язвы неправильные,
нередко причудливые; края нависающие, глубоко подрытые, со свищевыми ходами и
подкожными карманами, заполненными флюктуирующим инфильтратом. При заживлении
образуются уродливые рубцы, покрытые выростами и перемычками. Цвет. Фиолетовый,
красно-коричневый. Локализация. Чаще всего — околоушная, под-нижнечелюстная и
надключичная области, боковые поверхности шеи. Инфекция распространяется путем
перемещения гноя из пораженных лимфоузлов, костей (ребра, грудина, фаланги
пальцев) и суставов.
Колликвативный туберкулез кожи Элементы сыпи. Подкожный
абсцесс, безболезненный, «холодный», флюктуирующий. Срастается с покрывающей
его кожей и прорывается. В результате образуются свищи и язвы. Это —
метастатический абсцесс, который иногда называют туберкулезной гуммой. Цвет.
Сначала цвет кожи не изменен, затем — синюшный.
Локализация. Один или несколько абсцессов, часто на месте
недавней травмы.
Милиарный туберкулез кожи
Элементы сыпи. Пятнисто-папулезная или геморрагическая сыпь.
Рассеянные по всему телу мелкие пятна, папулы, геморрагические элементы. Иногда
в центре папул образуются везикулы, затем корки. После удаления корки остается
пупковидное вдавление. Цвет. Красный, багровый. Локализация. Высыпания рассеяны
по всему телу, но больше всего их на туловище.
Язвенный туберкулез кожи и слизистых Элементы сыпи. На
слизистой —мелкие желтоватые узлы (бугорки), которые распадаются с образованием
болезненных язв. Язвы круглые или неправильной формы, с подрытыми краями (рис.
24-27). На дне видны
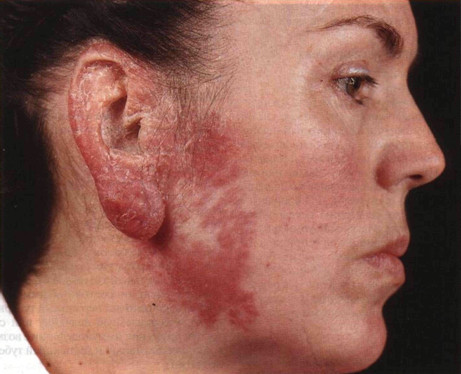
Рисунок 24-25. Туберкулезная волчанка. Крупная
красно-коричневая бляшка, которая при диаскопии стала желтовато-бурой (симптом
яблочного желе). Ушная раковина покрыта чешуйками, в мочке уха пальпируется
узел, в центре бляшки отчетливо выделяется атрофический рубец желтоватые бугорки,
похожие на зерна (симптом Трела), и поврежденные сосуды. Язвы заполнены
фибринозными пленками, кровоточат, нагнаиваются. Окружающая слизистая отечна и
воспалена. Цвет. Бугорки желтоватые. Язвы красные, с геморрагическим или
гнойным отделяемым. Локализация. Слизистые и кожа вблизи естественных отверстий
тела (механизм — ауто-инокуляция при тяжелом туберкулезном поражении внутренних
органов). Рот и глотка — при туберкулезе легких, вульва — при туберкулезе
мочевых путей и половых органов, перианальная область и заднепроходный канал —
при туберкулезе кишечника. Язвы могут быть единичными или множественными. При
поражении рта излюбленная локализация — язык, мягкое и твердое небо, губы.
После удаления зуба — его альвеола.
Дифференциальный диагноз
Первичный туберкулез кожи
Сифилис (твердый шанкр), фелиноз, спо- ротрихоз,
туляремия, гранулема купальщиков.
Бородавчатый туберкулез кожи Простые бородавки, гранулема
купальщиков, пиодермии, североамериканский бла-стомикоз, хромомикоз,
бромодерма, гипертрофическая форма красного плоского лишая, солнечный кератоз,
плоскоклеточный рак кожи.
Туберкулезная волчанка
Саркоидоз, доброкачественная лимфопла-зия кожи, лимфома,
хроническая кожная красная волчанка, третичный сифилис, проказа,
североамериканский бластомикоз, ту-беркулоидный кожный лейшманиоз, пиодермии.
Скрофулодерма
Глубокие микозы, споротрихоз, нокардиоз, актиномикоз,
третичный сифилис, шаровидные угри, гидраденит. Колликвативный туберкулез кожи
Панникулит, глубокие микозы, гидраденит, третичный сифилис.
Язвенный туберкулез кожи и слизистых Афты, гистоплазмоз,
сифилис, плоскоклеточный рак.
Дополнительные исследования
Патоморфология кожи
Первичный туберкулез кожи: сначала — неспецифическое
воспаление; через 3—6 нед — эпителиоидные клетки, гигантские клетки Лангханса,
лимфоциты, казеозный некроз. Милиарный туберкулез: неспецифическое воспаление и
васкулит. При всех остальных формах туберкулеза кожи — более или менее типичное
гранулематозное воспаление (туберкулезная гранулема). Для бородавчатого туберкулеза
характерна псевдоэпите-лиоматозная гиперплазия эпидермиса и абсцессы.
Микобактерий находят при первичном, милиарном, колликвативном туберкулезе кожи,
скрофулодерме, язвенном туберкулезе кожи и слизистых. При туберкулезной
волчанке и бородавчатом туберкулезе кожи обнаружить микобактерий трудно или
невозможно.
Посев
Позволяет выделить микобактерий даже при туберкулезной
волчанке и бородавчатом туберкулезе кожи.
Полимеразная цепная реакция
Позволяет идентифицировать ДНК Мусо-bacterium tuberculosis
в пораженных тканях.
Туберкулиновые пробы Проводят пробу Манту — внутрикожную
пробу с очищенным туберкулином. Первичный туберкулез кожи: вираж туберкулиновой
пробы в первые недели заболевания. Милиарный туберкулез: отрицательная проба.
Скрофулодерма, колликвативный туберкулез и язвенный туберкулез кожи и слизистых:
в зависимости от состояния иммунитета проба может быть как отрицательной, так и
положительной. Туберкулезная волчанка и бородавчатый туберкулез: положительная
проба.
Патогенез
Характер и степень поражения кожи зави- сят от того, болел
ли ранее человек туберкулезом, а также от способа проникновения микобактерий в
кожу. Ведущую роль в патогенезе играют аллергические реакции замедленного типа
на антигены микобактерий.
Диагноз
Клиническая картина и биопсия кожи. Диагноз подтверждают с
помощью посева.
Течение и прогноз
Течение определяется формой заболевания, количеством и вирулентностью
возбудителей, тяжестью туберкулеза других органов, возрастом больного,
состоянием иммунитета и лечением. Первичный туберкулез: без лечения язва
заживает через 12 мес, оставляя рубец. Изредка на этом месте впоследствии
развивается туберкулезная волчанка. Поствакцинальный туберкулез: форма и
течение зависят от состояния иммунитета. Обычно напоминает первичный туберкулез
кожи, туберкулезную волчанку или скрофулодерму, а при иммунодефиците возможны
колликвативный и милиарный туберкулез кожи.
Лечение
Только первичный и бородавчатый туберкулез ограничены кожей.
В остальных случаях поражены другие органы и ткани. Поэтому лечение должно быть
комплексным; его цель — выздоровление, профилактика рецидивов и появления
устойчивых штаммов микобактерий.
Противотуберкулезные средства
При всех формах туберкулеза кожи (кроме бородавчатого,
который лечат хирургическими методами) назначают как минимум два препарата на
длительный срок. Лечение начинают с изониазида и рифампицина в комбинации с
этамбутолом, стрептомицином или пиразинамидом. Изониазид и рифам-пицин
принимают в течение 9 мес. Если в первые 2 мес больной принимал четыре
противотуберкулезных препарата, курс лечения можно сократить до 6 мес.
Рисунок 24-26. Скрофулодерма. У грудинного конца
ключицы — огромный уродливый узел, из которого при надавливании выделяются гной
и казеозные массы. Заболевание началось с туберкулезного лимфаденита.
Сформировавшийся абсцесс прорвался на поверхность кожи
Рисунок 24-27. Язвенный туберкулез кожи и слизистых. Большая
болезненная язва на губах у больного кавернозным туберкулезом легких

