|
|
Болезнь Боуэна (Bowens Disease)
(плоскоклеточная карцинома in situ)
Впервые описан американским дерматологом Джон Т. Боуэн в 1912 году, Боуэн заболевания является плоскоклеточный рак in situ (squamous cell carcinoma -SCC in situ ) с возможностью значительного бокового распространения.
Большие повреждения может достигать нескольких сантиметров в диаметре.
Болезнь Боуэна является формой внутриэпидермальной карциномы, злокачественной опухолью кератиноцитов.
Болезнь Боуэна в конечном итоге может прогрессировать до инвазивного плоскоклеточного рака.
Врач должен учитывать, что "болезнь Боуэна" является опухолевым заболеванием кожи, ее необходимо рассматривать как раннюю стадию плоскоклеточного рака или внутриэпидермальную форму плоскоклеточного рака (in situ) .
Распространенность
Достоверных исследования не проводили, но по некоторым данные: В 1991 году проведенных в США сообщили, что в среднем на болезнь Боуэна приходится 14,9 случаев на 100 000 населения белокожих.
В 1994 году исследование, проведенное в Гавайях сообщил данные в 10 раз превышающие, 142 случаев на 100 000 белокожих.
Заболеваемость
Прогноз при болезни Боуэна является благоприятным.
Большинство исследований сообщают риск прогрессирования в инвазивную БКК в 3-5%.
По данным ретроспективного исследования, что одна треть перешедшая в инвазивныую стадию БКК, может метастазировать. Риск инвазивного рака, по оценкам, выше при болезни Боуэна половых органов или эритроплазия Кейра до 10%.
Много споров окружает болезнь Боуэна, связывая ее с злокачественными новообразованиями внутренних органов. Многие ранние работы сообщили о такой ассоциации в 15-70% случаев.
В 1989 году мета-анализ 12 исследований не показали значимой связи. Самым последним исследованием в популяционной когорте изучили 1147 пациентов с болезнью Боуэна в Дании не было выявлено статистически значимое увеличение риска рака внутренних органов. В настоящее время Боуэна болезнь не считается паранеопластическим состоянии.
Эпидемиология
Болезнь Боуэна чаще всего встречается на открытых участками кожи для солнца у белокожих. Боуэна болезнь редко встречается у пациентов с темной пигментированной кожи.
Между мужчинами и женщинами встречается приблизительно одинаково.
Чаще всего встречаются на коже головы и шеи у мужчин и на нижних конечностях и щеках у женщин.
Возраст
Болезнь Боуэна возникает в зрелом возрасте, с наибольшей частотой у пациентов старше 60 лет.
Пациенты часто имеют бессимптомное, медленно расширения эритематозные с четкими границами шелущащиеся пятно или бляшку.
Может возникнуть в любом месте и на слизистой поверхности.
Задержка в диагностике Боуэна болезнь встречается часто, потому что поражение протекает бессимптомно;
ранние изменения кожи могут быть едва различимы и сходны с клиническими признаками, таких дерматозов как: дерматомикоз, Nummular экзема, себорейный кератоз, болезнь Педжета , поверхностный базально-клеточная карцинома, старческий кератоз, и псориаз.
Боуэна болезнь проявляется в виде единичного поражения в двух из трех случаев.
Поражения могут появляться на коже открытых солнцу местах или закрытых. Кожа головы, шеи и конечностей являютется наиболее частым местом поражения у мужчин, в то время как нижние конечности и щеки чаще всего поражаются у женщин.
Поражения варьируется от нескольких миллиметров до нескольких сантиметров в диаметре.
Резко разграниченные, неравномерная граница обычно присутствует. Поражения эритематозные, шелущащиеся пятна или бляшки, которые могут быть с гиперкератозом, покрытые корками, с трещинами или изъязвлениями.
Редко бывают пигментированные, особенно в области половых органов и ногтей. Поражение в этих местах может имитировать меланому.
Болезнь Боуэна также может возникнуть на слизистой оболочке. Когда она возникает на головке полового члена, она называется эритроплазия Кейра и представляет как эритематозные, влажные, бархатистые или гладкие бляшки.
Эритроплазия Кейра, плоскоклеточный рак in situ головки полового члена.
Этиология, скорее всего, многофакторная.
Боуэна могжет возникнуть самостоятельно или из существующего старческий кератоз.
• Хроническое УФ-излучение: возраста и открытые солнечные участки тела способствуют появлению болезни Боуэна.
• Мышьяк: литература поддерживает связь между болезнью Боуэна и мышьяка, часто возникающие с временным интервалов в 10 лет.
Основными источниками мышьяка является раствор Fowler, который раньше использовали как лекарство для лечения псориаза; раствор Gay - ранее использующийся для лечения астмы; загрязненной колодезной воды;
• Некоторые пестициды.
• Вирус папилломы человека: папилломы человека 16 типа на сегодняшний день является наиболее распространенным подтипом выделенный при поражениях болезни Боуэна, хотя другие подтипы, такие как ВПЧ 2, 18, 31, 33, 54, 56, 61, 62 и 73 также были найдены.
• Иммуносупрессия: иммуносупрессированные пациенты с болезнью Боуэна, чаще имеют множественные опухоли и более агрессивные опухоли.
• Другие возможные причины включают генетические факторы, травмы, других химических канцерогенов и рентгеновского излучения.
Дифференциальный диагноз:
• Старческий кератоз,
• Базально-клеточный рак,
• лишай простой хронический (нейродермит),
• Болезнь Педжета,
• Псориаз под молочными железами (в складках),
• Плоскоклеточный рак,
• Дерматомикоз
Важно
У пациентов с болезью Боуэна необходимо выполнять общий осмотр кожи т.к. исследования показывают более высокую частоту немеланомного рака кожи у таких пациентов.
Для подтверждения диагноза необходимо выполнить биопсию пораженного участка.
Гистологическое исследование
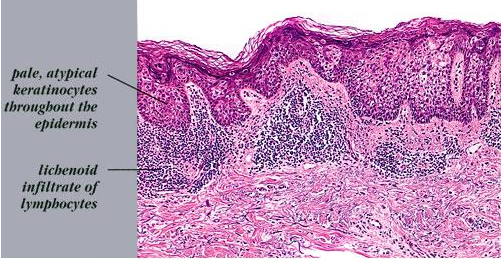
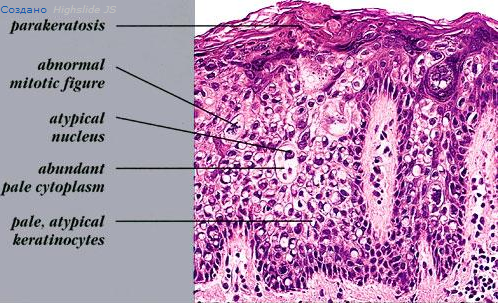
Болезнь Боуэна проявляется анаплазией всей толщины эпидермиса, с потерей нормального созревания его компонентов.
Кератиноциты атипичные и беспорядочно расположены, часто описываются как имеющие вид - "Windbiown" (описательный термин: для расширенных, переполненых, случайно расположенных опухолевых клеток, в которых наблюдается потеря полярности, увеличенные и гиперхромным ядрами и атипичные митозы ).
Хотя базального слоя клеток при этом не повреждается, определяются расширенные атипичные кератиноциты ниже фолликулярного эпителия.
Вакуолизация, митозы, отдельные ороговевающий клетки и многоядерные клетки присутствуют в эпидермисе. Большие бледные кератиноциты с обильным матовой цитоплазмой, так называемые педжетоидное клетки, часто определяются случайным в толще эпидермиса.
Гиперкератоз, паракератоза и акантоз видны в некоторой степени определяется при болезни Боуэна.
В верхней части дермы имеется умеренный лимфоцитарный инфильтрат.
|
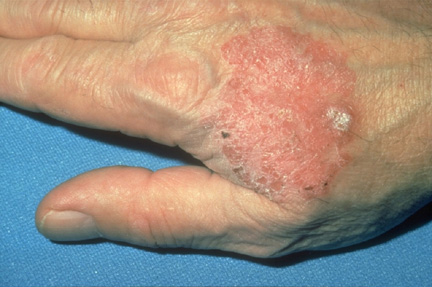
 Болезнь Боуэна |
Болезнь Боуэна
|
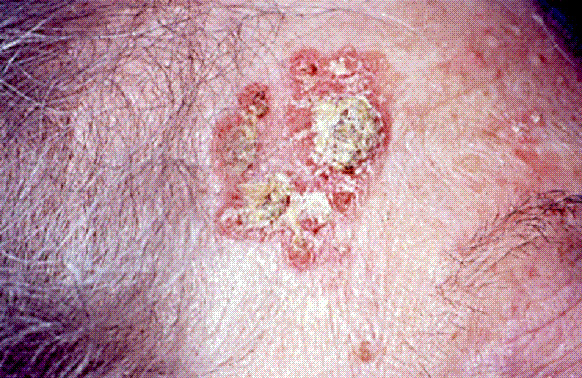
Болезнь Боуэна
|
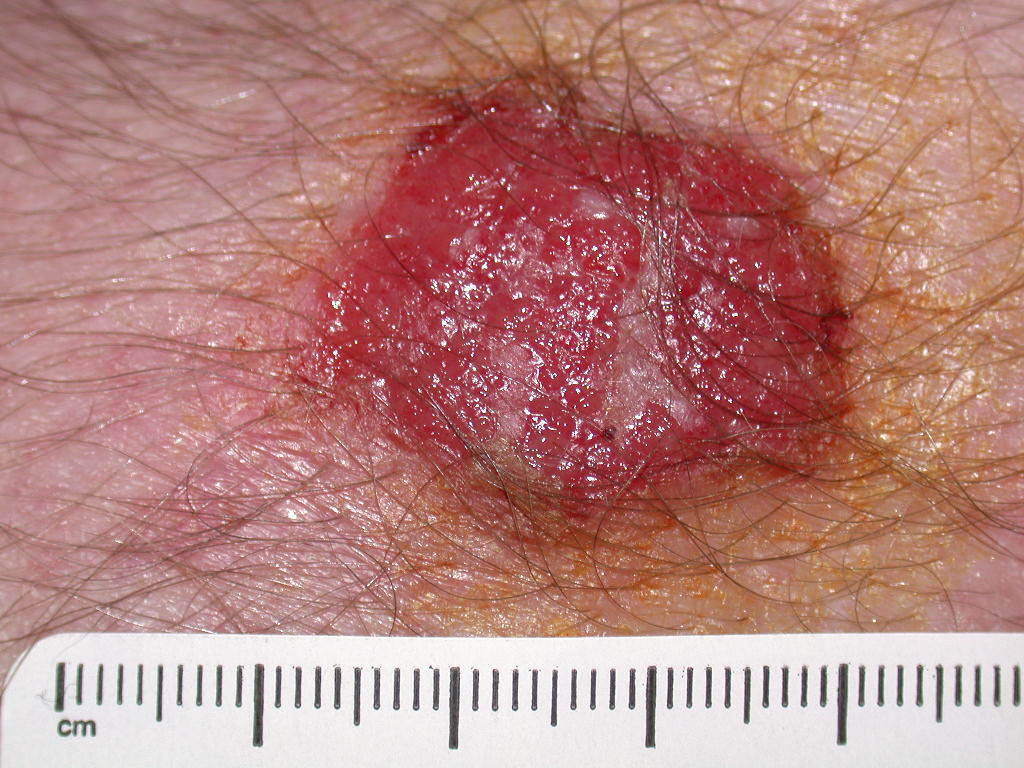
Болезнь Боуэна
|
Болезнь Боуэна
|
Болезнь Боуэна
|

Болезнь Боуэна
|
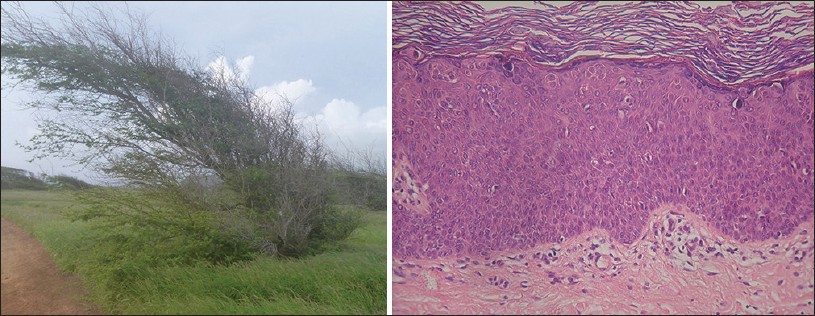
признак "Windblown" при ББ.
Увеличение Х100(ГЕ)
|
 William Charles Caccamise, Sr, MD
|
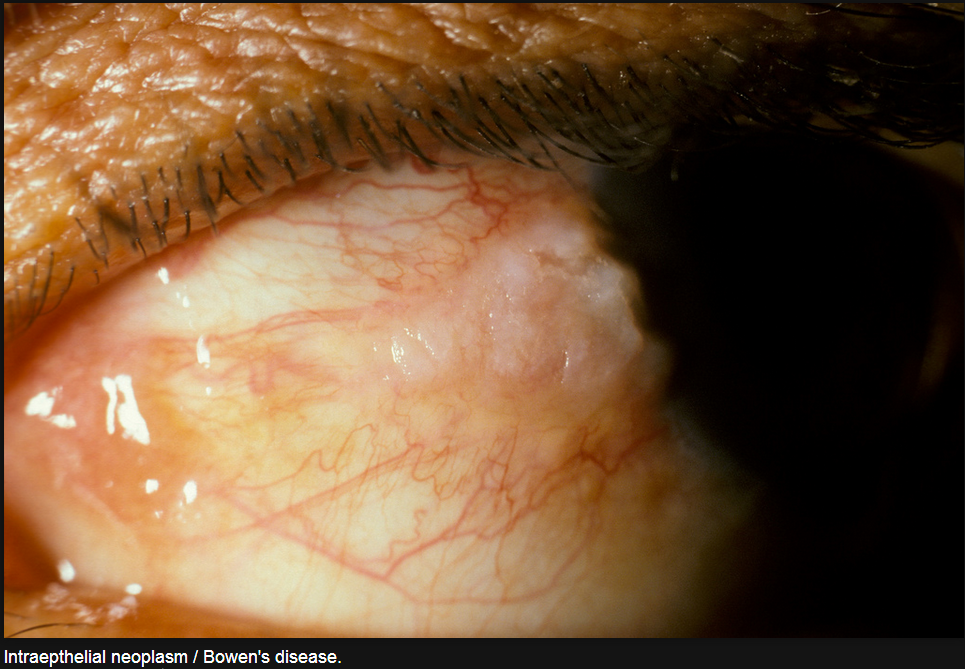
© Международный центр здоровья глаз www.iceh.org.uk. |
Болезнь Боуэна, неоплазия роговицы in situ
Лондонская школа гигиены и тропической медицины.
|
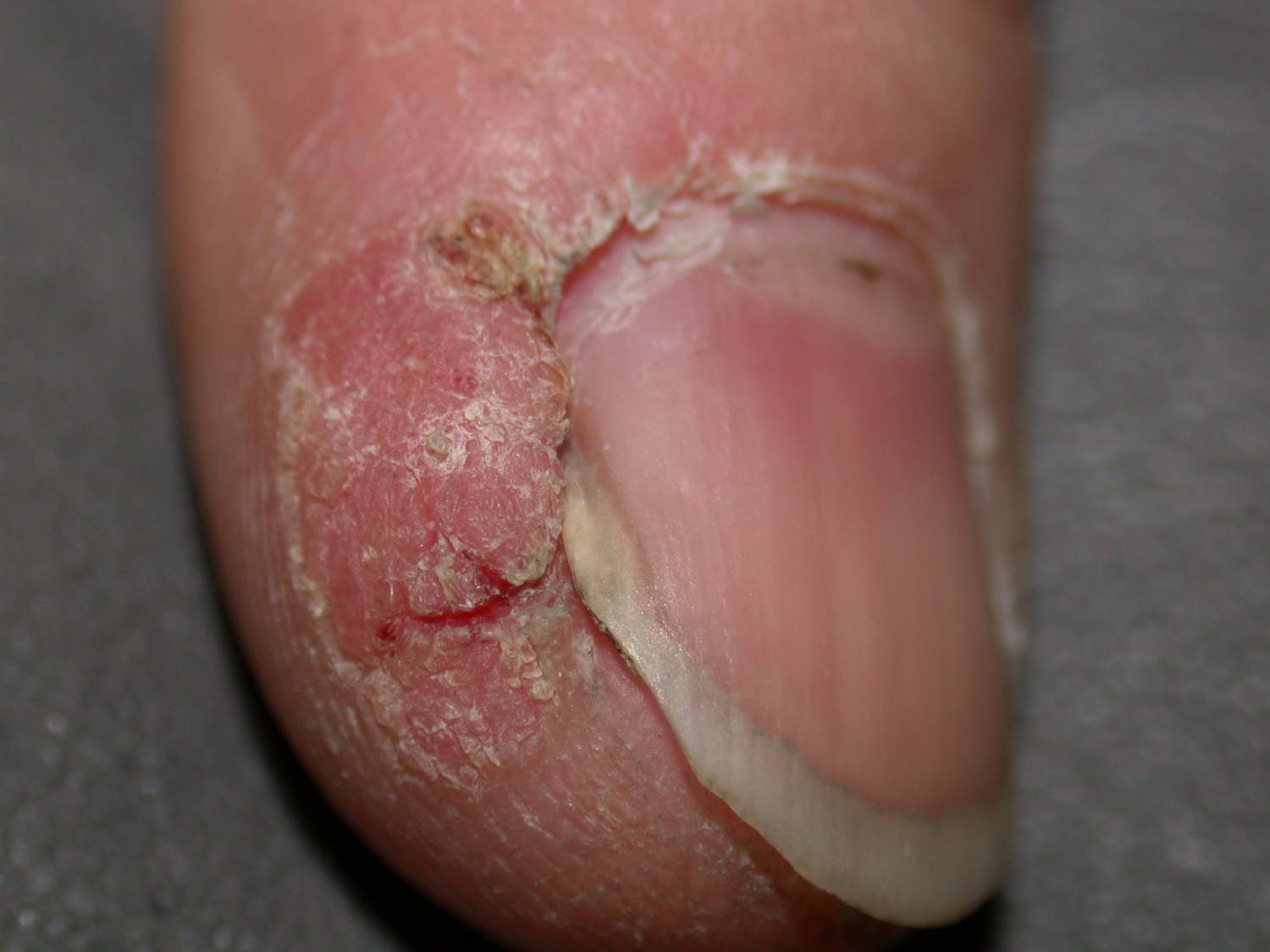 Bowen disease
|
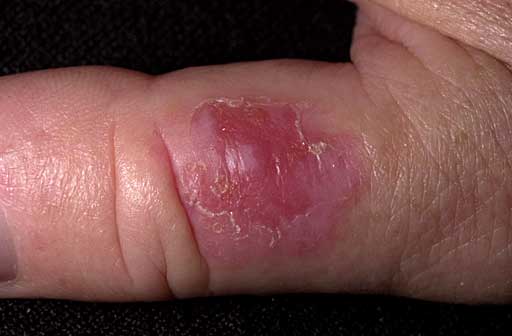
ОПИСАНИЕ
35-летний мужчина, у которого развилось болезненное и бородавчатое поражение большого пальца правой руки. Биопсия показала болезнь Боуэна. Было выполнено хирургическое иссечение .
|
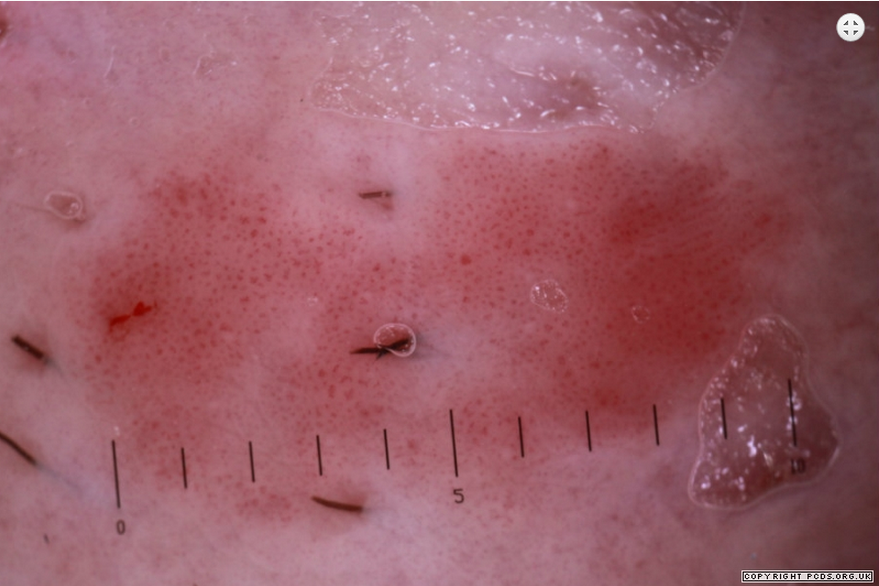
Дерматоскопические признаки при болезни Боуэна
Dermoscopy of Bowen’s disease
Дерматоскопия улучшает диагностическую точность при пигментированных повреждениях кожи, но это также полезно в оценке непигментированных опухолей кожи, так как позволяет различить сосудистые структуры, которые не видны невооруженным глазом.
Болезнь Боуэна (BD) или плоскоклеточный рак in situ, как правило, непигментированные, но также встречаются пигментированными.
Была проведена оценка 21 дерматоскопических изображений с Х10 кратным увеличением пигментированных и непигментированных элементов болезни Боуэна с гистологическим подтверждением, на наличие различных дерматоскопических признаков.
Результаты большинстве случаев показало специфическую дерматоскопическую модель, которая характеризуется:
• клубочковыми сосудами (90%)
• чешуйчатой поверхностью (90%).
Кроме того, в пигментированных элементах болезни Боуэна определены:
• маленькие коричневые глобулы немного скученные в случайном порядке (90%)
• бесструктурная от серого до коричневого пигментация (80%)
|
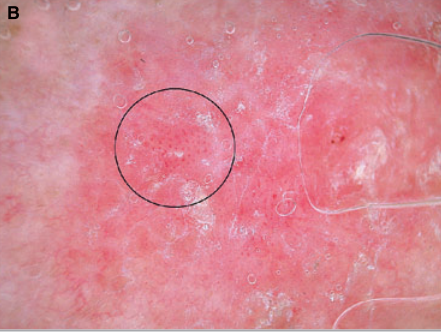
|
ОПИСАНИЕ
(А) Клинические изображение с гистологическим подтверждением болезни Боуэна, клинически представления в виде красноватого чешуйчатый бляшкой находится на коже
лоба 62-летний мужчина.
(B) Дерматоскопическое изображение показывает клубочковые сосуды, расположенных в кластерах (круг), и чешуйчатая поверхность характеризуется бесструктурной беловатой окраской
(увеличение Х 10).
|
|
|
ОПИСАНИЕ
(1) Клинический вид непигментированной болезни Боуэна расположен на правой ноге 76-летняя женщины.
(2) Дерматоскопия показывает многочисленные кровеносные клубочковые сосуды, распределенные в кластере на левой стороне поражения, и чешуйко-корки в центре и на правой стороне
(увеличение Х 10).
|
|
Каждый метод лечения имеет свои преимущества и недостатки. Выбор лучшего терапевтического вариант предполагает анализ различных факторов, таких как размер повреждения, количество, место расположения, степень функциональных нарушений и стоимости.
Факторы, которые определяют более короткий период наблюдения включают историю прошлых рецидивы, наличие множественных поражений, поражений в рискованных местах, и иммуносупрессия.
Местная терапия
• 5-фторурацил является актуальным противоопухолевое средство, которое препятствует синтезу ДНК путем ингибирования тимидилат синтетазы, а в последствии и клеточную пролиферацию.
Он используется местно в виде 5% крем один или два раза в день в течение определенного периода, в пределах от 1 недели до 3 месяцев. 5-фторурацил применяется также под окклюзии, с dinitrochlorobenzene как транспортное средство, через ионтофорез или предварительное лечение с лазером Er:YAG.
Основным преимуществом является легкое самостоятельное применение пациентами.
Основным побочным эффектом является раздражение эрозий и язв, которые могут длиться несколько недель.
Недостатком является то, что местно не может проникнуть достаточно глубоко, чтобы лечить глубоко расположенные фолликулярные опухолевые клетки.
• Имиквимод 5% крем, топический модификатор иммунного ответа, применять 3-7 д /нед, предполагается, успешным вариантом лечения для болезни Боуэна.
Идеальный режим дозирования находится в стадии изучения, но наиболее изученным режимом в настоящее время считается- один раз в день в течение 16 недель.
Так же в литературе описаны случаи, что применение имиквимода при болезни Боуэна кожи головы не привела к выздоровлению, а развилась инвазивная плоскоклеточная карцинома.
Рассматривается терапия рентгеновскими лучами
для неимущих пациентов или или хирургических пациентов с множественными поражениями
Фотодинамическая терапия (PDT)
была также использована, с переменным успехом, для лечения болезни Боуэна. Фотодинамическая терапия включает введение фотосенсибилизирующего агента в организм, который удерживается преимущественно на опухолевые клетки. Затем источник света используется для стимуляции фотосенсибилизирующего агента, что приводит к освобождению токсинов и приводит к разрушению опухоли.
• Местно 5-aminolevulinic acid (ALA) или methyl aminolevulinate (MAL) являются наиболее часто используемых фотосенсибилизаторами.
PDT хорошо подходит для больших поражений, множественные поражения, и с плохим местным заживлением.
Побочные эффекты включают местные фототоксические эффекты, такие как жжения и покалывания и, реже, эрозий, язв и гиперпигментации, гипопигментация.
Простое хирургическое удаление с обычным отступом
Эта операция является наиболее распространенным и предпочтительным методом лечения для небольших повреждений и тех, что находятся в не проблемных областях, таких как лицо и кисти.
Для перианальной болезни Боуэна, рекомендуется иссечение с большим отступом.
Несмотря на поражения, как правило, хорошо отграниченых, фактическая степень заболевания может быть далеко за пределами клинически определяемого края. По этой причине, иссечение должно быть не менее 4 мм от границы поражения.
Микрографические операции Мооса (Mohs)
• Мооса хирургии является весьма эффективным методом.
В данной технике врачи имеют возможность точно определить и удалить всю опухоль слой за слоем, оставив окружающие здоровые ткани нетронутыми и неповрежденными.
Как наиболее точный метод удаления опухоли, она сводит к минимуму вероятность возобновления роста и снижает потенциал рубцов или увечий.
Мооса хирургия показана в тех случаях, когда опухоли кожи повторялись после предыдущего лечения.
Она также эффективен в зонах повышенного риска, таких как зоны, где опухоли лица более агрессивны (лицо, зоны вокруг глаз и носа или генитальные поражения) и также при лечении некоторых специальных видов опухолей, опухолей размером больше двух сантиметров и для пациентов со сниженным иммунитетом.
Кюретаж и фульгурация, криотерапия, лазерная абляция
Это слепые хирургические методы (без патологических подтверждение удаленного материала), которые используются для лечения болезни Боуэна.
По сравнению с иссечением и Мооса хирургии, они менее склонны к удалению опухолей, которые присутствуют в нижних придаточных структурах кожи.
• Кюретаж и фульгурация является общей и безопасной методикой. Эффективность лечения во многом зависит от мастерства врача.
Он также является одним из наиболее экономически эффективных методов лечения.
• Криотерапия является еще одним распространенным методом лечения, особенно для одиночных и небольших повреждений.
Предлагаемые схемы в литературе, включают одного 30-секундного цикла замораживания-размораживания, 2 циклов замораживания-оттаивания в 20 секунд с оттепели, или до 3-х разовое лечение 20 секунд с интервалом в несколько недель.
• Лазерная абляция:
- Neodymium: YAG;
- Carbon dioxide (CO2)
(контролируемая деструкция тканей и минимальная глубина повреждения)
при возникновении мелких рецедивов возможно их повторное иссечение лазером
Так как большинство методов лечения имеют риск рецидивирования, рекомендуется последующее наблюдение каждые 6-12 месяцев.
Пациенты с анамнезом любого типа рака кожи должны быть осмотрены с общей экспертизой кожи тела каждые 6-12 месяцев.
Прогноз
Для пациентов с болезнью Боуэна благоприятный.
Рекомендации
Для лиц подверженных риску заключается в использование солнцезащитных кремов с SPF 30 или выше, в шляпах и защитную от солнечных лучей одежду, и другие меры, чтобы минимизировать дальнейшие актинические повреждения.
|
|
|

